
<勉強会報告>
2023年12月28日、今年最後となるNST勉強会を開催しました。例年、電解質輸液から栄養輸液まで駆け足でお話しさせて頂いておりましたが、今回は電解質輸液、特に複合電解質輸液に的を絞りました。
勉強会でお話した内容は複合電解質輸液が、浸透圧が体液と等張な等張性電解質輸液(細胞外液補充液)と浸透圧が体液より低張な低張性電解質輸液に分けられることと、各々の違いを下の表などを使って説明させて頂き、輸液に含まれる電解質とそれらの量によって使用目的が異なり、等張性電解質輸液である生理食塩液と細胞外液補充液は主に細胞外液の補充を目的に使用され、表の右側に行くほどブドウ糖の割合が増えていくので細胞内液に水を補充する作用が強くなることなどをお話させて頂きました。
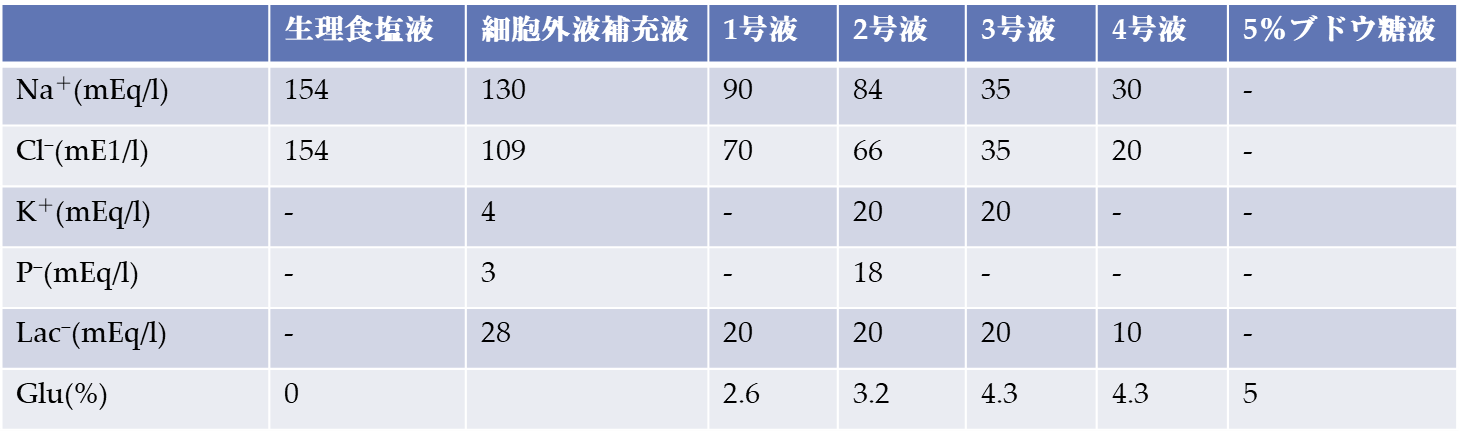
生理食塩液と細胞外液補充液の違いや使い分け方も体内の緩衝系(体液のpHを一定に保つ働き)や海外のビッグデータを交えながら説明させて頂きました。
紙面に限りがございますので今回は概要だけの掲載になりましたが、輸液の勉強会は毎年行われていますので、お時間のある際はぜひご参加ください。内容に関して要望があれば可能な限り応えていきたいと思います。

(今回は薬剤部 岡部 幸男が担当いたしました)
NST(栄養サポートチーム)
勉強会で使用した参考文献


<勉強会報告>
9月14日にNST勉強会「NSTってなんだろう?」を開催いたしました。
NSTの勉強会は年4回開催しておりますが、そのうちの1回を、新入職者向け、ということで毎年このテーマでお話ししています。

内容ですが、「NSTとは」・「経腸栄養の利点」・「当院のNST活動の実際の流れ」・「栄養の評価方法」・「必要栄養量の計算方法」などについてお話ししました。
9月なのに新入職者むけ?と思われるかもしれませんが、新入職したメディカルスタッフには、覚えることがたくさんあり、入職後の半年間はかなりいろいろな勉強会やセミナーなどを受けることになっています。そのため、NSTの勉強会は、少し病院や業務に慣れた後に、ということであえて9月に開催しております。
本年は、当院職員のほか、実習に来ていた栄養学部の学生さんの参加もあり、和やかな雰囲気で勉強会を終えることができました。
NST活動で用いる栄養評価法や身体測定方法は一般に使用する方法とやや異なっており、また、一日の必要栄養量の計算方法は知っていても、三大栄養素への配分方法は学校で教わらないこともあります。もしこの記事を読んでくれている当院スタッフの方で、今回の勉強会に参加できなかった方がいましたら、来年もまた同じ時期に開催の予定ですのでそのときにぜひ参加してください。お待ちしています。

(今回はIBDセンター 折居 史佳が担当いたしました)
NST(栄養サポートチーム)

7月13日にNST勉強会「当院の入院食の指標・付加食品・経腸栄養剤について」をカントコトロにて実施致しました。新型コロナウイルス感染症が5類になりましたが、本来の試食会はまだ感染対策からリスクも大きく、座学とさせていただきました。
当院の患者食の食種、形態、付加食品、経腸栄養剤を以下にまとめました。
〇食種・・・常食、軟菜、5分食などの一般食、糖尿病食、脂質異常症食、心臓疾患食、痛風食、肝臓食、肝不全食、膵臓食、腎臓食、透析食、潰瘍性大腸炎食、クローン病食などの特別治療食。
〇形態・・・普通、一口大、きざみ、ミキサー
〇付加食品・・・エンジョイクリミール(総合的な栄養剤)、ブリックゼリー、CP10ゼ
(当院採用分) リー(創傷治癒に特化)など。
〇経腸栄養剤・・MAラクフィア(標準的な組成)、インスロー(糖尿病用)、ハイネックス(当院採用分)イーゲル(胃内で半固形化)、ペプタメンスタンダード(消化態栄養剤)、
リーナレンLP・MP(腎臓病用)。
座学での実施は昨年から行っておりますが、実施した後に改めて、食事は説明を受けてから試食をすることで、参加して頂いた方々の記憶により残るものだと思いました。
来年度は可能であれば、実際に試食し、塩分6g未満の減塩食(最新の国民健康・栄養調査では食塩の平均摂取量は10.1g)、普段配膳や食事介助をする際に目にするエンジョイクリミールやブリックゼリーなどの味わい、普段は経鼻や胃瘻からで味わったことがない経腸栄養剤の試飲など舌で直接感じて頂ければと思います。

NST(栄養サポートチーム)

<リハビリテーション栄養について>
リハビリテーション栄養についての勉強会が5月にアボットジャパン合同会社のスタッフにより行われました。今回は勉強会に参加できなかった方々向けに簡単に内容をまとめてみました。
リハビリテーション栄養とは『国際生活機能分類(ICF)による全人的評価と栄養管理・サルコペニア・栄養素摂取の過不足の有無と原因の評価、診断、ゴール設定を行ったうえで、障害者やフレイル高齢者の栄養状態・サルコペニア・栄養素摂取・フレイルを改善し、機能・活動・参加、QOLを最大限高める「リハからみた栄養管理」や「栄養からみたリハ」である』と定義されています。スポーツ選手で例えると、サッカー選手はサッカーに必要なトレーニングと食事メニューがあり、野球選手には野球に必要なトレーニングと食事メニューがあります。スポーツ選手は試合で勝つための最大限のパフォーマンスを目標としますが、
リハビリテーション栄養は疾患を有する方、高齢者に対して、もう少し複雑で、かつ明確な目標を設定し、下の図のように、その都度評価していきます。
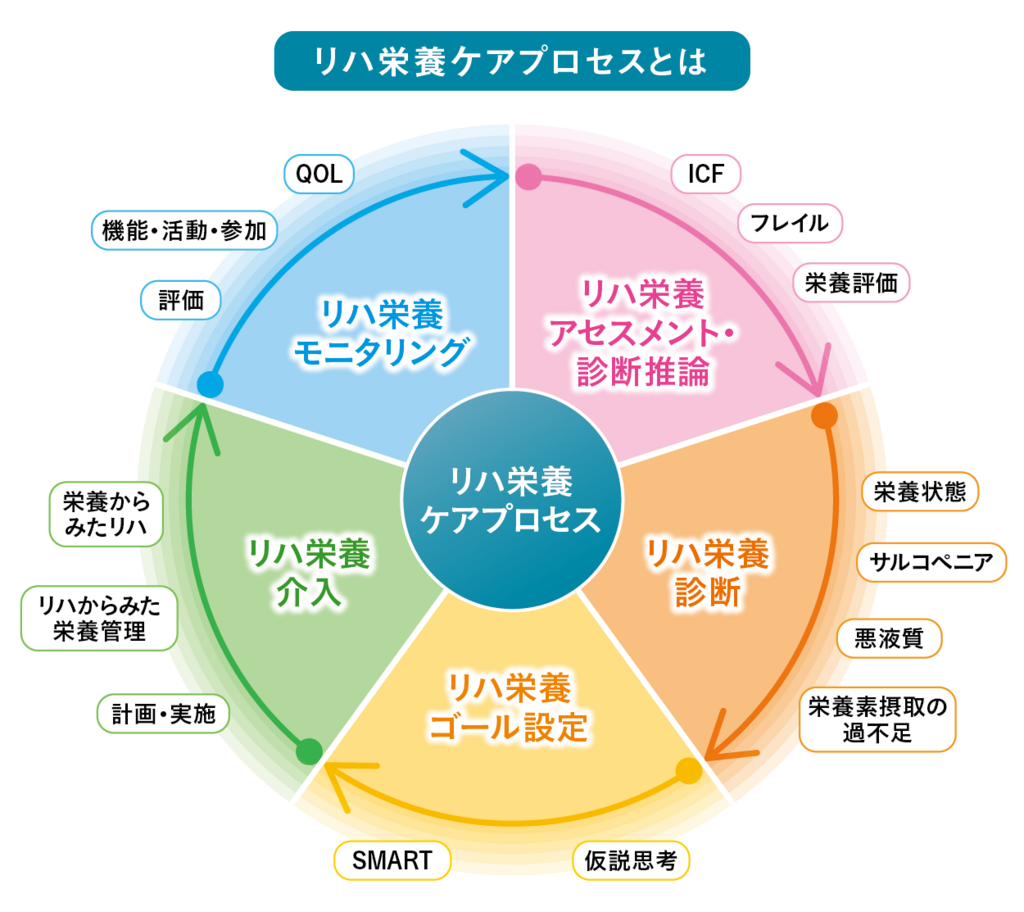
この目標設定の過程を「リハビリ栄養ケアプロセス」と呼びます。図の中の『SMART』というのは「具体的・測定可能・到達可能・切実・重要・明確な期限」の英語の頭文字を取って付けられた名称です。
具体例を挙げますと「2週間後に食事と付加食品で1600Kcal摂取が可能になる。」や「一か月後に食事と付加食品の摂取で体重が1kg増加する。」などです。下線で示したように、明確な期限があって、内容が具体的で測定可能な目標を掲げています。
日本リハビリテーション栄養学会では、現在、エビデンスに基づいた代表的な疾患ごとのケアプロセスを作成中とのことなので、早く臨床の現場で活用できるよう私たちも勉強を続けたいと思います。
興味のある方は「日本リハビリテーション栄養学会」ホームページを覗いてみてください。
〈参考文献〉
アボット合同会社Nutrition Support Specialist Review Vol.13
日本リハビリテーション学会ホームページ
(今回は薬剤部 岡部幸男が担当いたしました)
NST(栄養サポートチーム)
2023年4月
<免疫栄養について>
免疫栄養は、1990年代に生体防御能や免疫能を増強すると考えられる栄養成分を薬理量投与して、対象とする疾患の治療成績向上を期待して行われた栄養療法です。手術後の合併症予防や入院期間短縮、死亡率低下などの予後改善を目的として行われてきたわけですが、疾患、重症度、手術の術式、合併症の発生頻度などにより効果のバラツキが多く、救急期の患者さんでは効果が出にくいこともあり、現在は積極的に使用されることがなくなりました。ただ、現在でも手術が行われる疾患や癌領域での研究は欧米などで広く行われています。
そんな中で、サルコペニア(筋減少症)の予防・治療や傷を早く治す効果がある成分が含まれている栄養補助食品を当院でも使用しています。主な成分と作用を下に示します。
・CaHMB・・・・分岐鎖アミノ酸であるロイシンの代謝物。タンパク合成作用とタンパク分解抑制作用を併せ持つ。
・グルタミン・・・アミノ酸の一種。創傷治癒を促進させる。
・アルギニン・・・アミノ酸の一種。免疫反応の活性化と血管拡張作用がある。一方で、生体内でNOを発生させるため、細胞障害作用も有する。免疫活性化と合わせて、感染など炎症症状がある場合には症状が悪化することもある。
栄養が十分摂取できていない人は、体の中のタンパク質もエネルギーとして使われてしまうため、投与したアミノ酸がタンパク質になっても、すぐにアミノ酸に戻ってエネルギー源として使われてしまいます。アミノ酸、タンパク質を補助として使用する場合には、最低限の糖質摂取がなされていることが前提になります。入院されている患者さんの食事は、疾患、体の状態、食品、栄養補助食品を含めた全体的なバランスを考えていく必要があります。
最後に、2023年1月13日から15日にかけて開催された第26回日本病態栄養学会学術集会で、この免疫栄養を活用した事例を発表させていただき、「座長賞」を頂きましたことを報告いたします。

参考文献〉竹林克士:日本臨床栄養代謝学会Vol3(1):36-42.2021
鍋谷圭宏,坂本昭雄:外科と代謝・栄養54巻1号:6-14.2020.2
Kazuhko Fukatsu:Ann Gastroenterol Surg:160-168.2019.3
土師誠二:外科と代謝・栄養50巻2号:127-135.2016.4
Jeremy Z:Annals of Surgery:Vol236.No3.369-375:2002
(今回は薬剤部 岡部幸男が担当いたしました)
