
<早期栄養介入と早期離床>
私たちNSTの活動は、入院されている患者さんの栄養状態を改善し、入院期間を短くすべく行っています。今回は今年4月の保険改定で「早期栄養介入管理加算」が見直されたことから、「早期栄養介入」と「早期離床」の関係を少しお話してみたいと思います。
〇「早期栄養介入」
重症患者さんが点滴栄養を行っていても、消化管を早く使い始めた方が回復も早く、予後も良いことがわかっています。早い時期に消化管機能が回復することの利点は嘔吐、下痢、誤嚥性肺炎の防止、消化管からの栄養吸収能の維持などがあげられると思います。ではどれくらいの栄養をどのタイミングで摂取したら良いかといいますと、高血糖、脂肪肝を避けるため、投与する栄養は「高たんぱく」、「少し低めのカロリー(70%位)」、「脂肪乳剤(点滴)の併用」などを目標に各学会ごとに基準が設けられています。
厚生労働省はデータに基づいて、病院の集中治療室(ICU)で入院後遅くても7日以内に経管栄養などを始めることに点数をつけていました。いくつかの論文で発表されている内容をまとめますと、手術などで食事を中断した場合、48時間以内に経管栄養を開始すると、早期に腸管機能が回復し、48時間以降に開始すると元の状態に戻るのにかなりの時間がかかるがわかっていますので、早く始めればその分点数も高くつくようになっています。
今回の保険改定では、この点数が集中治療室以外にも拡げられることになりました。詳細は紙面に限りがあるので今回はお話しいたしませんが、集中治療室以外で重症の患者さんが入室する場面においても点数がつくことになりました。このことは、入院患者さんへ消化管から栄養を投与することの評価が高まっている結果ともいえます。
〇「早期離床」
重症患者さんにおいて、「早期離床」は「早期栄養介入」と同じように身体機能改善、在院日数の減少などの効果があります。具体的には、様々な術後合併症、深部静脈血栓症や肺塞栓症、せん妄の予防や気道内の分泌物排出が促進され誤嚥性肺炎の予防につながります。早く離床することでリハビリを早く始められるので、筋肉萎縮、ひいてはタンパクの低下を防ぐこともできます。集中治療室で3日間寝たきりになると、筋肉量が最大20%減少するという報告もあります。反面、むやみに離症を早めてしまうと却って全身状態を悪化させてしまうことがあります。患者さん一人一人の病態と離床時期の見極めて判断することが非常に重要になってきます。今回、詳細は省かせていただきますが、様々な学会で論文が出され、研究されています。
「早期栄養介入」と「早期離床」は密接に関連しています。入院されている患者さんが早く退院できるように、私たちNSTも勉強を続けていきます。
NST(栄養サポートチーム)

今年の夏は、例年になく暑い夏でした。札幌市によりますと、過去100年で札幌の年平均気温は2度以上も上昇しているとのことです。農作物や水産物への影響も心配ですが、私達NSTチームにとっては高齢者の方の脱水もかなり心配です。
<脱水症とは>
体の水分と電解質(おもに塩分)が同時に失われた状態をさします。

<脱水症と熱中症の違い>
熱中症とは「気温の高い環境で生じる健康障害」のことで、熱中症の初期段階として脱水症が起こりますが、脱水は熱中症以外の原因でも起こりえます。
<熱中症以外の脱水症の原因>
発熱、嘔吐、下痢、食事摂取量不足(食欲不振)など。
<高齢者に脱水症が起こりやすいおもな理由>
- 体内の水分量が減っている〜体の中で最も水分を蓄積しているのは筋肉であり、この筋肉量が高齢者では減っているため。
- そもそも食事・水分の摂取量が減っていることが多い〜咀嚼・嚥下機能の低下によるものや、尿の近い症状を嫌い、水分をあまり摂らないようにすることがある。
- 腎機能が低下している〜尿を濃縮する機能が低下し、薄い尿がたくさん出てしまう。
- 喉が渇きにくい〜喉の乾きを感じる脳の働きが鈍くなっている。
- 尿の多く出る薬を飲んでいることがある〜高血圧症の治療薬として利尿剤や糖尿病治療薬のSGLT2阻害薬を飲んでいる場合がある。
<脱水症を疑う症状>
- 皮膚や口の中の乾燥〜舌や脇の下が乾いている、皮膚をつまんでも元に戻らない、爪を押すと白くなったままピンクに戻らない、など。
- 手足の冷感〜握手して冷たく感じる。
- 尿の回数・尿量が減る。
- ぐったりしている、反応が鈍い。
<脱水症になると>
脳の血流が減少するため、めまい、ふらつき、頭痛、悪心がおこる。高じると意識障害や痙攣が起こる。
全身の臓器血流も減少するため、肝不全、腎不全、心不全などが起こる。
<予防法・治療法>
夏は、気温の上昇に伴う発汗により脱水症になりやすい状況です。普段からこまめに水分を摂る、食事をしっかり摂る(食事には一日約1リットルの水分が含まれていると言われています)ことを心がけましょう。水分を摂る代わりに、果物やゼリーなども良いと言われています。夏は部屋の温度や湿度の管理も重要です。
脱水症になってしまったら、水分と電解質(主に塩分)を同時に補うことが必要です。口から飲める状態であれば、スポーツドリンクや経口補水液が有効です。経口補水液はスポーツドリンクと比べ、塩分が多く糖分が少ない組成になっており、より塩分を吸収しやすくなっています。スポーツドリンクは糖分が多いことから疲労回復に役立つと言われていますが、一方、多量に飲むと糖分を摂りすぎてしまうことがあります。一般に、脱水症の治療には経口補水液、予防にはスポーツドリンク、と言われています。水分をむせやすい場合は、ゼリータイプの飲料を利用すると良いでしょう。
脱水症が高じて意識がもうろうとしたり、倦怠感が強く、口から水分を摂ることが困難な場合は、点滴が必要になります。

参考文献
・大場真波ほか. 高齢者の病気と薬の基礎知識(第18回)脱水症(水・電解質異常).おはよう21 31(7) : 50-53, 2020.
NST(栄養サポートチーム)
<亜鉛について>
亜鉛についての勉強会が7月29日に実施されました。今回はその中で紹介された情報を皆さまにお伝えいたします。
亜鉛が欠乏すると一般的に皮膚炎、口内炎、脱毛、褥瘡、食欲低下、易感染性、味覚障害、貧血等の症状が現れるといわれています。特に褥瘡や食欲低下は入院患者さまの離床を妨げる要因になってしまいますが、薬剤で亜鉛を補うことにより、褥瘡評価スコア(PUSHスコア)が改善する報告があります。(右図)
透析患者さまにおいては亜鉛投与によって、ESA(赤血球造血刺激因子)反応性が改善したという報告もあります。栄養状態の指標として、アルブミンだけではなく亜鉛もモニターすることは褥瘡の予防や腎性貧血の早期治療に効果的なようです。
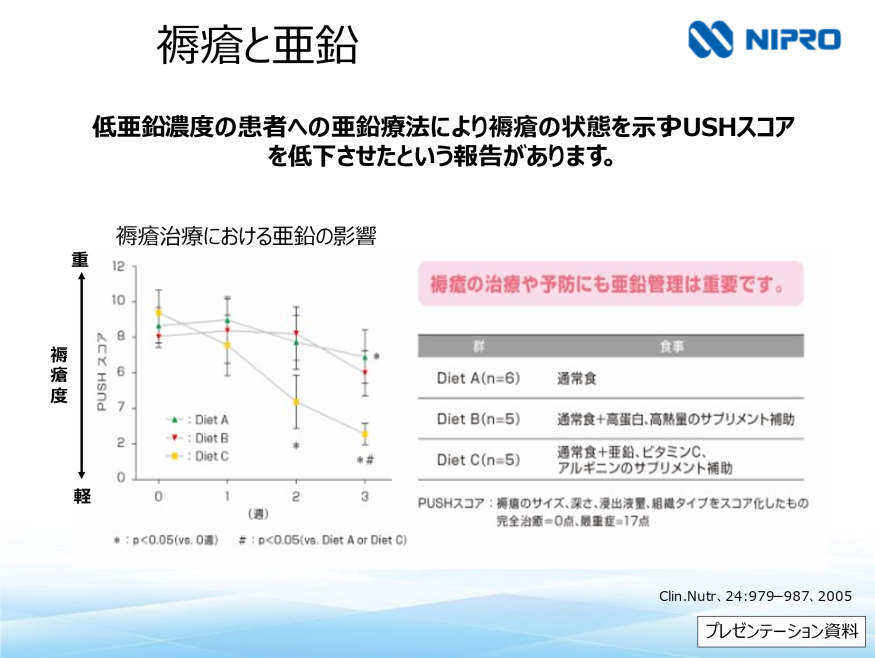
亜鉛摂取量は成人において一日あたり女性で8mg、男性で10mg摂取することが推奨されています。日本人平均摂取量は推奨摂取量より約1mg不足していると言われていますので、意識的に亜鉛の摂取を心がけることが大切です。亜鉛が多く含まれている食品だと、牡蠣には100gあたり13.2mgほど亜鉛が含まれ、豚レバーは100gあたり6.9mgほど亜鉛が含まれています。実際に牡蠣100gを食べるとなると毎日大粒サイズを5個、豚レバーは毎日200g食べなければなりません。亜鉛は卵、肉類に比較的多く含まれるので、ひとつの食材に頼らずに毎日続けて複数の食材を摂取するよう心掛けましょう。治療を要するような亜鉛欠乏状態では亜鉛を補充する医薬品が使用されることがあります。
患者さまが一日でも早く離床できるようになることは、ケアにかける時間を短縮させることになります。是非とも亜鉛をはじめ栄養管理に目を向けてみてください。もしアルブミンが3.0g/dL未満、亜鉛が80μg/dL未満でしたら栄養管理介入が必要かもしれません。その際は遠慮なくNSTにご相談ください。
今月のNST便りは,言語聴覚士が行っている「直接的嚥下訓練」についてご紹介します.
【直接的嚥下訓練とは】
直接的嚥下訓練は,安全に嚥下するための方法を身につけ、食物を嚥下することを通じて嚥下機能を改善させる訓練です.安全に嚥下するための方法には,姿勢調整,食物形態調整,嚥下手技,食器の工夫,環境調整などがあります.
【直接的嚥下訓練の適応】
直接的嚥下訓練は食物を用いて実際に食べることにより,摂食機能を高める訓練であるため,誤嚥や窒息など深刻な問題を引き起こす可能性があります.訓練の適応を知り,条件を満たしているかを確認して訓練を行うことが大切です.要点を以下の表にまとめてみました。
|
直接的嚥下訓練の注意点 |
経口摂取開始の前提条件 |
|
✓医師・歯科医師の指示により開始. (前提条件,開始基準の理解) ✓実施基準の遵守 ✓訓練中は状態をチェック ✓問題があれば医師,他スタッフへ報告 |
✓意識が覚醒:JCSで1桁 ✓全身状態安定:重篤な併存症なし,バイタル安定,脱水・栄養障害なし ✓呼吸状態安定:Spo2 95%以上,呼吸数20回分/未満 ✓唾液,少量の水で嚥下反射あり ✓口腔内が清潔で湿潤している |
|
体調・状態の変化 |
覚醒状態,顔色,呼吸状態 |
|
嚥下状態 |
✓むせ,咳,湿性嗄声 ✓呼吸,声の変化 ✓口腔内残渣 |
|
摂食状況 |
姿勢や摂食方法など遂行状況と効果 詰め込み,流し込み,注意散漫など危険行動の有無 |
|
訓練を中断すべき状況 |
直接的嚥下訓練中止を検討すべき |
|
✓頻回なむせや湿性嗄声 ✓発熱 ✓痰の増加 ✓炎症反応(CRPやWBC高値) ✓意識状態悪化 ✓全身状態悪化 |
✓肺炎を繰り返す ✓再評価にて食物誤嚥・唾液誤嚥 ✓呼吸状態悪化が持続する ✓意識状態悪化が持続する ✓全身状態悪化が持続する ✓長期にわたる拒食 |
【段階的摂食訓練】
食物形態を段階的に上げていく訓練です.リスク管理には十分注意を払うことが重要です.小児から高齢者までいずれの年齢層において,何らかの理由で長期間摂食を行っていなかった場合,段階的に摂食を進めることによって,安全で効率的に摂食が可能となる場合があります.(下表)
|
段階的摂食訓練における難易度のアップ |
|
1.食物形態の難易度を向上させる 2.摂取食物の量を向上させる 3.食事摂取頻度を向上させる 4.食事介助から自力摂取へ変更する 5.代償的な食事摂取方法(摂取方法・姿勢・一口量)を減らす. |
※まず食物形態と量を向上させ,次にその他の条件を変更します.
※上記条件を複数同時に変更しないことがコツです.
※条件を一つずつ変更することで,万一トラブルが発生した時にもすぐに原因がわかり,対処できます.
【食事アップの基準】
- 摂取時間が30分以内で,7割以上摂食が3食続いたとき.
※チェックポイントを観察して,明らかな変化がない場合のみ食事アップします.
※嚥下障害が強く疑われるときは,9食(3日間)の様子をみて下さい.
|
食事アップ検討時のチェックポイント |
|
✓発熱の有無 ✓呼吸状態 ✓呼吸音 ✓胸部X線写真 ✓排痰量 ✓咳の有無 ✓患者の訴え ✓食事時間 |

~最後に~
今回はST目線で,専門的な内容になりましたが,経口摂取を継続することが一番の訓練になります.しかし,誤嚥を完全に防ぐことは難しいことです.なぜ,食事形態を調整するのか,簡単な物性から始めるのか少しでもご理解いただければと思います.
みなさん、こんにちは。
今回のNST便りは、経腸栄養に関連したお知らせです。
様々な疾患や障害により、口から直接食事をとることが困難な方がいらっしゃいます。
そのような場合、鼻から胃へ、または内視鏡を使ってお腹から胃へチューブを入れて、そこから栄養を摂るという経腸栄養法がとられることがあります。
この方法は、その方にとってのお食事であり、栄養をとる手段でもあるのでとても重要なものです。
経腸栄養法は、入院中の患者様はもちろん、在宅療養をされている方、施設等で療養されている方もほとんどが下のイラストのような栄養摂取方法をとられています。
これらの方法は、栄養剤等を入れるパックや接続するチューブ、コネクターなど様々なものを使用します。その接続に関して、これまでは注射や点滴などの接続口が似ている、又は接続することが可能で、血管内に栄養剤が投与されたり、反対に注射や点滴などが鼻や胃に留置されている管に間違って接続されてしまったり、重大な医療事故になるケースがあり問題となっていました。そのため、間違った接続ができないように工夫されてきました。
注射や点滴などの接続口が医療事故防止のために世界的に統一され、日本も追従することになりました。当院でも統一に向けて活動しています。
≪変更内容≫
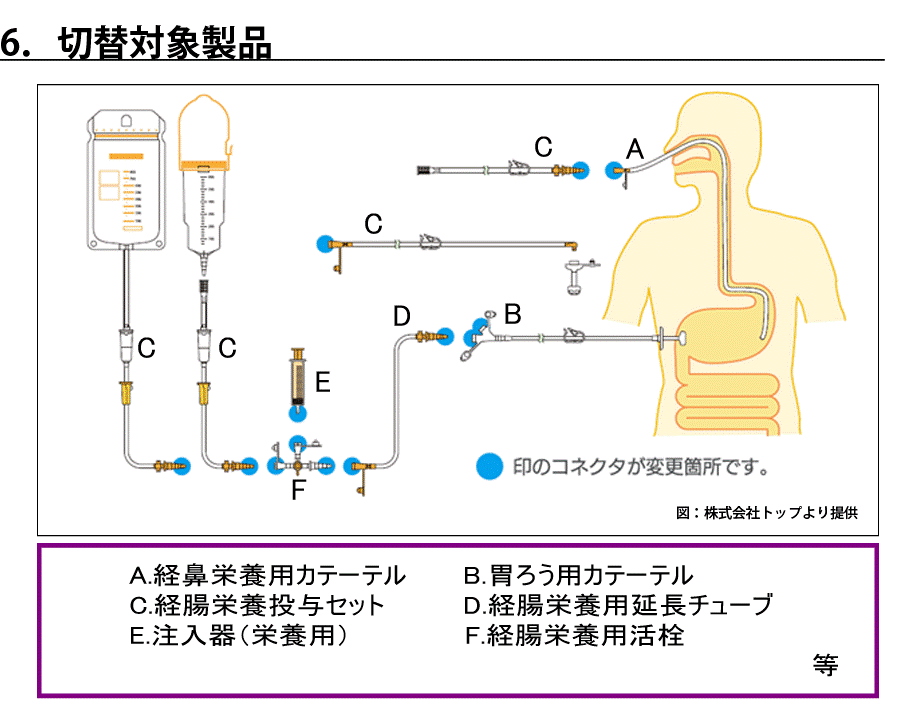
この図だけでは難しいかもしれませんが、患者様に挿入されている経鼻チューブや胃瘻カテーテル(赤い〇の部分)に、接続するコネクター部分(青い〇の部分)が変更になることを指しています。
その変更になる接続口が下のイラストです。
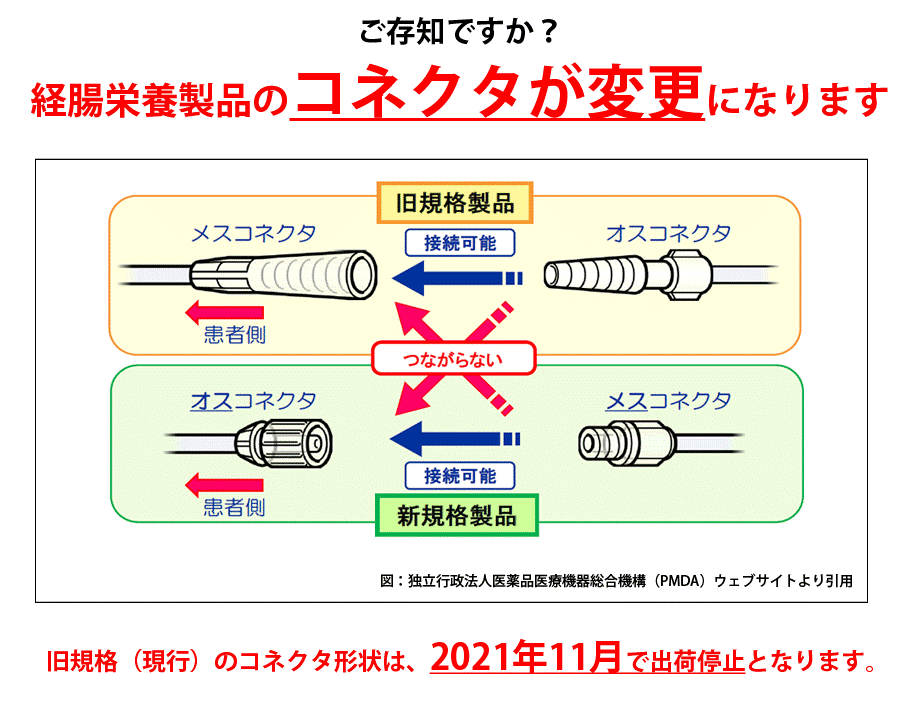
当院では、4月~5月を目標に随時変更していく予定でいます。
ご不明な点がございましたら、それぞれの病院や施設等でご確認いただけますようご周知いただきたいと思います。
まだまだ、新型コロナウイルス感染が騒がれていますが、皆様もお身体に注意してお過ごしください。
